李杰医生的科普号
- 精选 脊柱内镜手术术后注意事项
1. 术后卧床时间:手术伤口只有6-8mm,因此,卧床只是为了止血,术后两小时后可以在床上活动,但下床建议6小时后。2. 术后反复期(康复期或水肿期):手术后第三天将开始出现所谓的: “术后反应”,表现为术前症状重现,甚至加重,也可以出现新的症状,如酸胀,麻木、疼痛、等。持续时间可以很短也可以很长,从几天到3个月甚至更长不等,术后大约有30%患者会发生“反复期”的各种症状,严格遵医嘱可以减少或避免发生。反复期症状多种多样,但一般表现为,患侧腰痛、臀部疼痛、麻木、胀感,或切口部位的酸痛等,也有少数为对侧出现症状,多数为站立和坐位时出现或明显,多数可以自行缓解。如果卧床无法缓解或症状持续进行性加重就应该复查核磁,看是否出现终板炎,此时治疗方案要有所更改,治疗周期也会延长。特别告知:“反复期”不是复发或疗效不好,是可以自行恢复的。术后3个月内用药和康复,目的就是减少或缩短反复期,但是,目前还没有办法使得所有患者都免于“反复期”,请一定要遵医嘱。3. 影像学变化滞后:手术后症状首先改善,然后才能见到核磁、CT等影像变化,即所谓的“影像学变化滞后现象”。影像变化一般在半年后,影响因素主要是年龄,病史长短 ,是否接受过其他过度治疗,突出程度,疾病的严重程度等。4. 禁忌:手术后3个月内不得喝酒、不得过劳、最好不要吃“发物”,如羊肉、海鲜等。半年内不得从事长期弯腰或长时间蹲着的工作或活动,如开长会,拔草等。术后不得长时间卧床,卧床时间最好不要超过10小时。否则症状缓解缓慢。半年内不得长时间玩电脑游戏,上网或长时间打牌、开车等5. 建议:手术后3个月内应与管床医生保持联系以便指导用药和康复锻炼。药物治疗:术后建议使用神经营养药、活血化淤药、消炎镇痛药等3个月,以利于顺利渡过“反复期”。随访:手术后应该在第三个月,半年和一年的时候回来复查,随访。随访内容包括简单的询问、查体、影像学检查等,每次内容不一,根据每个患者情况具体制定。每位患者应该在手术后一年后携带术前的影像学资料回来复查核磁、CT等。手术后绝对不得绝对卧床而没有任何锻炼,否则会有不良后果术后康复训练应该循序渐进,遵医嘱进行,不要操之过急,如果条件许可应该转入康复科进行。康复锻炼也可以自己进行,例如太极拳、八段锦以及各种体操等都可以作为锻炼项目。如果因为康复不佳,用力不当等多种因素引起复发,可以再次接受微创手术,因为微创手术不像开放手术会遗留很多瘢痕,阻碍第二次手术或增加第二次手术的难度。二次微创手术会同第一次微创手术一样顺利。 徐州市中心医院 李杰脊柱微创团队祝您早日康复!脊柱微创热线15351687919
李杰 主任医师 徐州市中心医院 脊柱外科2356人已读 - 精选 腰椎融合手术出院康复治疗建议
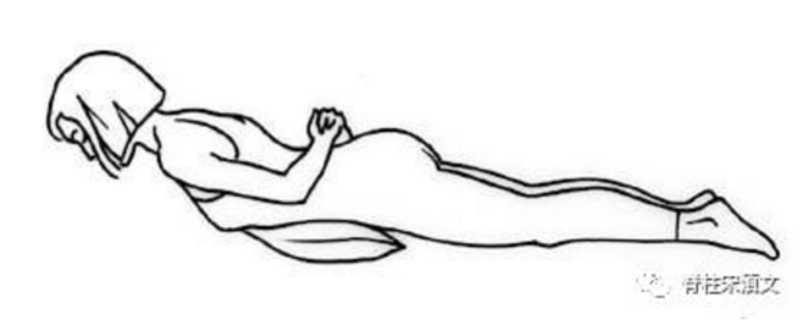
腰椎融合术后第2-6周康复指导腰椎融合手术后一周左右,医生会安排大多数患者出院啦。尽管此时患者多已能够短时间下地行走,总体的活动量仍然不足。为了更快更好地恢复正常生活,患者在家里或社区医院中还是得坚持康复训练。除了继续术后一周内的肌肉拉伸训练和神经拉伸训练外,患者需要增加腰椎静稳性训练。称为“静稳性”的原因是因为活动主要依靠四肢完成,而躯干在此过程中保持静态。骨愈合过程在这个阶段尚未完成,植骨尚需6至9周的时间才能达到初步的稳定,虽然有内固定器械的支撑,但并不足以对抗身体扭转的力量。腰椎静稳性训练可以在仰卧、俯卧和坐姿等不同姿势下进行,每种姿势又有多种训练方法,主要目的在于活化椎旁和骨盆周围的肌肉,增加肌肉力量和灵活性。本文将介绍每个姿势下的两种代表性训练方法,供患者选择,其他锻炼方式可查阅相关资料或向医生和康复医师咨询。1.上身伸展动作患者俯卧,双手背于身后,缓慢地将头和肩部抬离床面约3cm。注意练习此动作时保持眼睛向下看,避免过度抬头。2.髋部伸展动作患者俯卧,向后伸展髋关节使足部离地,双侧交替进行。过程中保持下肢伸直,但要避免带动骨盆扭转。以上两组动作类似于传统“飞燕”动作的分解。笔者认为,尽管多数外科医生和康复医生推荐“飞燕”动作,但它也存在一些问题。首先,我们常看到“飞燕”动作的示意图如下:但对于普通人来说,很难达到图中所示动作的程度,而且腰椎过度反张反而增加了腰椎所受压力,反而可能带来损害。即便减小动作幅度,刚刚手术后没多久的患者也恐难完成,不利于康复训练的依从性,倒不如先从相对简单和轻松的“上身伸展动作”和“髋骨伸展动作”做起。为了避免腰椎受到过大的压力,训练时可以在腹部垫枕。坐姿训练坐姿训练主要锻炼背部的肌群,增强胸背部力量,并且对改善体态也有帮助。这些训练需要简单的器械辅助,但完成起来比较轻松切更有趣味,不失为一种有效的补充。1.持球训练患者坐在凳子上,手持篮球/排球,以肩关节为轴心,保持肘部屈曲90°,将球举过头顶并向后垂至枕后,此时可以感受到腰背部肌肉的绷紧。2.弹力带训练将弹力带固定牢靠,患者反坐在椅子上,椅背支撑胸口。保持上身位置固定,双手将弹力带向后拉,感受双侧肩胛骨向中间靠拢。建议腰椎融合手术后的患者在出院回家后每天坚持住院期间的拉伸训练,每天增加2次腰椎静稳性训练,每次完成仰卧和俯卧训练的4个动作,有条件者可以增加坐姿训练的1~2个动作。每个动作10次,并根据恢复情况在一个月时间内增加至20~30次,以感到轻微疲劳而无疼痛为限。相信经过1个月余的康复训练,患者已经可以轻松地行走并应对日常生活了。此时也到了与医生联系,到医院首次复查的时间。除了拍片查看融合手术情况外,与医生交流一下康复的情况和自身感受也是非常重要的内容,这可以让医生了解患者的康复情况,有助于此后进一步针对性的康复指导哦。祝大家都能早日康复,享有健康人生~!
 李杰 主任医师 徐州市中心医院 脊柱外科123人已读
李杰 主任医师 徐州市中心医院 脊柱外科123人已读 - 精选 腰椎融合手术住院期间术后康复
康复和锻炼是患者腰椎融合术后得以恢复的重要组成部分。不少患者因为担心影响融合而不愿或不敢活动,事实正好相反,适当的活动有助于融合。当然,我们首先应牢记,腰椎融合术后,尤其是手术后近期,不要做任何弯腰、负重、扭转动作,而应保持短时间、频繁而轻柔的活动。康复训练会给手术患者带来诸多好处:肌肉对脊柱稳定发挥重要的作用,手术或创伤后,脊柱周围肌肉,尤其是小肌群会出现功能障碍,康复训练有助于活化肌肉功能,减低手术部位应力。同时,经过恰当而轻柔的训练,腰背部、腹部和髋关节周围肌肉的灵活性能够更快恢复。康复训练还有助于促进血液循环,而良好的血液循环可以为植骨愈合提供足够的氧气和营养,对融合手术的成功至关重要。除了对身体的好处外,人体会在康复训练的过程中分泌更多内啡肽,患者的情绪和心理状态也会得以改善。接受腰椎融合术的患者通常会在医院里度过手术后的第一周。从全麻中苏醒后的头晕、反胃,到在他人帮助下下地行走,对患者来说这一周是最为艰难但又富于变化的时光。在这一周里,患者最重要的是要严格遵照医生的指示,对于有关术后康复的问题,不要怯于向医生咨询。术后第一周手术后第一天的阳光开始照耀之时,经过一个并不好受的夜晚,患者已经完全清醒了。从这一天开始,康复训练便正式开始,最主要的活动是拉伸运动,不仅有助于下肢肌肉正常功能的尽早恢复,而且有助于减少神经粘连。这一周里,患者还要学会起床行走,重新迈开步伐,回归正常生活。1.肌肉拉伸训练腰椎融合术后最需要拉伸的肌肉是分别位于大腿前、后侧的股四头肌和腘绳肌。股四头肌拉伸时需要俯卧,屈曲膝关节足跟尽量靠近臀部,可以感受到大腿前侧的拉伸感;腘绳肌拉伸则需仰卧,膝关节伸直并保持脚尖向上勾,然后将腿尽量抬高直至感受到大腿后侧肌肉的拉伸感。肌肉拉伸时动作应缓慢、柔和,每组动作坚持30秒。手术后第一周每天可进行两次肌肉拉伸训练,每次3组,左右交替。2.神经拉伸训练神经拉伸动作要求患者仰卧,屈膝状态下抬腿,用双手抱住大腿后侧,然后反复伸膝关节将足跟伸向天花板方向,感受下肢后侧的牵拉感。一侧完成10次左右后换另一侧,每两小时一组。需要注意的是,拉伸时如感觉到明显疼痛,应停止动作,并咨询医生。3.行走医生通常会在约24至48小时引流量足够少时拔除腰椎融合手术部位留置的有引流管,然后会要求大多数骨质正常、手术顺利的患者下床行走。不少患者对手术后第一次起床感到恐惧,还有一些患者扔持有手术后卧床不起3个月的“老观念”。其实在医生的指导和他人的帮助下,尽早起床活动益处多多。多数脊柱外科医生建议患者下床前佩戴好硬质腰围(也有医师不要求使用腰围,请遵从指导),在他人帮助下侧身,双腿利用重力垂至床沿下,同时上半身坐起。由于卧床的缘故,一些患者在第一次起床是可能感到头晕目眩,甚至眼前发黑,此时应稍坐一会儿,或重新躺下,稍后再起床。患者下床后应当尽量抬头挺胸,可以扶靠他人或扶手,缓步前行。转弯时应放慢脚步绕行,避免原地转身,快速扭转躯体。下床时间以不敢疲劳或疼痛为限,每日逐步增加。患者在医院顺利度过手术后第一周便可出院了。出于安全考虑,脊柱外科医生仍然会建议患者在回家的旅程中保持卧床并佩戴腰围,或者预约救护车由专门的救护人员转送。出院后,除了继续数后一周的训练外,患者还需要进行更多康复训练,至于如何进行,敬请期待后续的指导。
李杰 主任医师 徐州市中心医院 脊柱外科75人已读 - 精选 腰背肌锻炼图示
腰背肌锻炼图示 翻译自美国医师协会有规律的锻炼以恢复你的腰背力量,逐渐恢复日常活动对你的完全康复是重要的。你的骨科医生和理疗师会建议你在早期恢复阶段,每天练习三次,每次10到30分钟。他们可能建议下面的某些锻炼方法。本指南可以帮助你了解你的锻炼和活动计划。让你的骨科医生和理疗师来指导。最初的训练计划脚踝泵1仰卧2脚踝上下移动重复10次3重复10次脚后跟滑动 1仰卧2慢慢的弯曲、伸直膝盖3重复10次腹部收缩1仰卧屈膝、手放在胸部2收紧腹部肌肉、把胸部朝后挤压3不要屏住呼吸4保持5秒5放松6重复10次背靠墙蹲1背靠墙站着2脚距墙30厘米3绷紧腹部肌肉并慢慢弯曲双膝45度4保持5秒5慢慢地回到垂直位置6重复10次踮起脚跟1站立,使双脚均匀受力2慢慢地抬起脚跟再放下3重复10次直腿抬高1平躺,一条腿伸直另一条腿弯曲膝盖2收紧腹部肌肉,保持背部稳定3慢慢的抬起腿到15~30厘米,保持1到5秒4慢慢地放下腿5重复10次单膝贴胸伸展1平躺,双膝弯曲2屈小腿,将单膝扳至胸部3维持20秒4放松5一侧重复5次腿筋拉伸1平卧,曲腿2从膝盖后边扶着大腿3慢慢的伸直膝盖,直到大腿有了拉伸感4维持20秒5放松用瑞士球进行腰椎稳定性练习每个练习都必须绷紧腹部肌肉,各做60秒,球离你身体越远,练习难度越大。躺在地板上1仰卧屈膝,小腿搭在球上2慢慢的举臂超过头部再慢慢放下,左右交替运动3慢慢伸直单膝,放松、左右交替运动4慢慢的伸单膝,同时抬对侧的臂过头,左右交替5慢慢的用腿将球前后滚动坐在球上1坐在球上髋部和膝盖弯曲90度脚放在地板上2慢慢的举起上肢,左右交替运动3慢慢的提起和放下脚跟,左右交替运动4缓慢的抬起一侧手臂和对侧的脚跟,左右交替运动5慢慢的抬起一侧足距地板5厘米,左右交替运动站1靠墙站立,把球放在墙和下腰中间2慢慢弯曲膝盖45度到90度,维持5秒然后伸直膝盖3慢慢弯曲膝盖45度到90度,双臂同时举过头趴在球上1趴在球上,球接触腹部2交替缓慢的举臂过头3双腿交替缓慢抬高,距离地板5到10厘米4胳膊和腿同时交替运动5单膝弯曲,缓慢抬高单腿,左右交替 注解:小心不要拱你的腰高级的锻炼计划髋部屈肌的拉伸1仰卧,腰背部靠近床的边缘,抱膝贴胸2一条腿缓慢放下,保持膝盖弯曲,直到髋部或大腿有拉伸感3保持20秒4放松5每侧重复5次梨状肌拉伸1平躺,双膝弯曲2双腿交叉,一条腿在另一条腿上面3扳对侧的膝盖靠近胸部直到臀部有拉伸感4保持20秒5放松6重复5次用瑞士球行腰部稳定练习1趴在球上,把球放在腹部2手在球前向前爬,直至球到腿下,再返回3手在球前向前爬,直至球到腿下,缓慢交替举臂过头4手在球前向前爬,直至球到腿下,然后缓慢做俯卧撑。
李杰 主任医师 徐州市中心医院 脊柱外科3733人已读 - 精选 颈腰痛如何功能锻炼?
现代人由于工作性质改变、生活节奏加快,颈椎病、腰椎间盘突出多发。主要是因为,久坐导致颈肩腰背过度劳累,椎间盘和椎旁肌长时间处于紧张状态,表现为颈肩腰背僵硬酸胀疼痛,或俯仰转身困难。随着年龄增长,疼痛发作的频率增高、面积加大、持续时间延长、程度加重。上述症状在久坐或家务劳动后加重,运动后反而轻松;受凉加重,保暖后减轻;甚至打嚏喷或者刷牙时也能诱发。严重时,一个月不敢下地;翻身时,疼痛如同腰段成两节,甚至打“吗啡”才能止痛。然而,的确很难受,但往往被别人当成“装病”,因为别人看着你走路挺好,一干活就不灵。典型的肌肉筋膜炎,也叫肌肉劳损,俗称“落枕”或“闪腰”,性质上实际是“抽筋了”,肌肉“罢工”,要求休息。一般持续一周,休息后逐步缓解。下次再受累、受凉后,又会犯病。一般敲打、按摩、热敷、理疗、外敷、内服药物均可短期减轻症状,但无法根治。原因是无法铲除它的两个病因――衰老(20岁以后,人体的椎间盘、韧带开始老化)和劳累(伏案工作和家务劳动)。所谓的微创手术、以及开放手术都不能做到“返老还童”或是“延缓衰老”,因为手术仅仅是缓解症状。保守治疗的要点:疼痛的急性发作期主要是卧床休息(卧床管80%,吃药、按摩、理疗、牵引、针灸、拔罐子等管20%);平时则是改善工作姿势、勤活动、加强颈背部和腰背肌锻炼(蛙泳、小燕飞)。卧床时,避免高枕、窝着看电视、看书。因为这样还是弯着腰,腰椎、颈椎没有真正休息,只是休息了四肢。床是硬一些的就行,如硬质席梦思、棕垫即可,无需木板床(这是70/80年代的陈词滥调)。因此腰肌劳损“无需治疗”,也是“无法治疗”。主要依靠我们自己的调整――注意姿势、加强活动、肌肉锻炼。1、注意姿势:坐姿挺拔,也就是“坐如钟”。好的沙发和汽车座椅都是保证颈椎和腰椎的前凸。最糟糕的坐姿是前倾约70°。平卧腰椎负荷为1.0,站立为1.5倍负荷,前倾约70°时腰椎负荷2.5倍。2、加强活动:30分钟活动颈腰椎,60分钟起来走一走。这与10分钟的课间休息道理相通。玩电脑、手机,打牌、麻将,画画、弹琴,家务劳动以及开车、坐车都是常见的肌肉劳损诱因,这期间需要勤活动。3、肌肉锻炼:最好的趣味性活动是蛙泳。出水换气时需抬头、挺腰;而最经济的方法是“小燕飞”。但如果你出现了手脚麻木、疼痛、无力、踩棉感、大小便困难、肛门周围麻木等情况--可能出现了更为严重的问题--情况恶化了,则可能需要手术。请尽早到医生门诊(甚至急诊)看病。这时可能需要手术治疗。常见的误区:1、希望保健商品、按摩等方法治病。殊不知,只能靠自己才能对抗“衰老和劳累”。请不要幻想“巧妙”的药物、疗法能够对抗、逆转“衰老和劳累”。2、平时不注意也不锻炼,疼痛时临时抱佛脚,结果越锻炼越疼痛。小燕飞在腰椎疼痛时不能做,如同小腿“抽筋”以后需要休息而非跑步。3、继续窝在床上看书、看电视,颈椎、腰椎没有得到休息,仅仅休息了四肢。4、玩电脑、打麻将、干家务不累,为什么还是“脖子疼”“腰酸胀”?原因是,上述活动是休息四肢,劳累脊柱。附1,锻炼腰背肌的方法详解:小燕飞或蛙泳小燕飞的方法是:头和胸部抬起,双腿抬起。抬起后坚持5秒钟,然后放松、趴到床上5秒钟--算一次。循序渐进,要求每天做60次。可分为2-3次,坚持6个月以上。腰椎术后患者最好是作为终身锻炼项目。此动作与瑜伽的动作相似。要点(不同之处在于):1、小燕飞不是练习形体,只要稍微离开床面、吃上劲即可(胸部、腿部抬起1-2cm即可;峡部裂滑椎患者切忌过度抬高,否则将导致病情加重);2、是一下一下的做,而非挺住长时间。类似的方法是蛙泳,每周2次,一次600~800米(必须有挺腰出水的动作)。最好是温水(干休所、温泉等地),游泳完毕,最好桑拿一下--中医的解释是驱除寒气。相比之下,游泳的好处是属于娱乐,容易坚持;小燕飞的优点是经济实惠,缺点是枯燥,不容易坚持。附2,项背肌锻炼方法方法是:上身直立,头略后仰,立位或坐位均可,双手交叉放在枕后(即后脑勺)部位,用力向后仰头,同时双手用力抵住枕部使头不能后仰,即头和双手对抗。此时您会感觉到颈部后方的大块肌肉在持续收缩用力,但是颈部却因为双手的对抗动作没有活动,这种状态医学上称为肌肉的“抗阻等长收缩”。这种方式是迅速增强肌肉力量的最好方式。一般每天锻炼4组,每组对抗20次,每次持续对抗5-10秒钟。用手对抗,或者背靠门、墙等物体对抗,均可以。注意事项:最好是颈部没有明显不适时锻炼,一般2周之后开始起效。(转载北医三院姜亮老师的原创)
李杰 主任医师 徐州市中心医院 脊柱外科2256人已读 - 就诊指南 腰椎退变疾病 微创四问
腰椎退变性疾病治疗的依次微创4问腰椎退变性疾病是脊柱外科的最常见病,包括:腰椎间盘突出症、腰椎滑脱、腰椎不稳、腰椎管狭窄症、退变型脊柱侧凸等。其治疗的方法很多,我推荐的简单临床思维是依次4问。第1问:可以保守治疗吗?按照循证:椎间盘突出症大多数(>70%)保守治疗3月后,症状可完全消失。腰椎管狭窄症手术指征是经非手术治疗无效者并出现明显的神经根症状。腰椎不稳的诊断标准:1.影像学不稳:动力位片椎体间相对水平移位大于4mm,屈伸角度大于15度。2.症状学不稳:活动或行走出现腰痛,平稳、休息、支具外固定治疗症状可缓解。腰椎峡部裂20%患者可以终身不手术,手术指征是持续腰痛超过6月或者出现腰椎滑脱伴明显神经根症状。成人退变型脊柱侧凸从脊柱畸形和平衡方面判断腰痛的发生仍需要循征证据,其手术指征之一是需要保守治疗6月无效。第2问:可以PELD吗?腰椎间盘髓核摘除术还是腰椎椎间盘突出症手术治疗的金标准。尽管微创经皮椎间孔镜下椎间盘髓核摘除术(PELD)或显微椎间盘髓核摘术还有争论,尽管PELD的复发率只有7%,因为微创和有效的原因,我认为PELD应该取代显微椎间盘髓核摘术成为椎间盘突出症治疗的金标准。腰椎间盘突出症融合手术的适应症:伴腰椎不稳;伴腰椎管狭窄;伴终板炎II级;巨大型椎间盘突出症(马尾综合征);术后复发;惧怕复发率为7%的患者等。另外,对腰椎管狭窄症来说,椎板切除减压术是的金标准。腰椎管狭窄症融合手术指征:伴有腰椎不稳;伴有退变侧凸(>30度);同节段翻修手术;小关节切除大于50%。第3问:可以OLIF吗?OLIF在血管和腰大肌之间的间隙进行侧方融合,可以安放宽大cage和间接减压。单从微创、融合和神经风险上讲,是目前腰椎最好的融合方式。由于不能直接减压和不能用于腰5骶1间隙的缺点,使其适应症较misTLIF少了很多。主要用于融合和间接减压建议选择OLIF,兼顾直接减压和融合建议选择misTLIF。第4问:可以misTLIF吗?misTLIF采用Wiltse多裂肌与最长肌间隙入路,45度操作,通过切除上下关节突(或部分椎板),在kambin三角区域安放cage,对神经干扰少。本手术兼顾减压、融合和微创,目前是适应征最广的腰椎融合术式,目前也是美国最常见的融合手术,也是我本人采用最多的融合术。以上只是一个简单的微创思路,第1问和第2问可能会减少一些过度医疗,第3问和第4问会减少创伤和感染。当然,是否微创,具体到每个病人的治疗还是应该遵守指南和循证。专载 脊柱外科著名专家张正丰老师原创。
李杰 主任医师 徐州市中心医院 脊柱外科1089人已读 - 医学科普 关爱颈椎,远离颈椎病
低头工作30~40分钟,就该让头颈做个轻度的仰伸,慢慢抬头,将头顶枕在椅背上,放松颈部周围的肌肉,这是非常好的预防颈椎病的方法,坚持做,可有效远离颈椎病,选把好椅子抬头护颈椎“刘教授,我是湖南的,现在想想到上海看病是很明智的,十分感谢您和您的团队为我解除了缠绕我多年的颈椎病,术后恢复越来越好,手臂疼痛已经消失,仅剩下了轻微的麻木,我相信用不了多久也会消失的。从多次的接触中,感觉刘教授是一位很敬业的医生,对病人态度很好,整个团队也很团结、严谨,再次感谢刘教授,陈博士,谢谢你们!”“我母亲的颈椎病很严重,看了很多地方,都以风险大推辞,叫我们去做保守治疗,但是没什么效果,后来经人介绍认识了上海长征医院的刘洋教授,主刀给我母亲做了手术,手术非常成功,全家人终于放心了,多亏了刘洋教授,谢谢你们,医术医德甲天下!”上面是两封写给第二军医大学附属长征医院脊柱外科副主任医师刘洋副教授的感谢信。两位患者长年被颈椎病折磨着,辗转多家医院后,终于在刘洋教授的帮助下解除了病痛,像他们这样的病人不胜枚举。随着人口老龄化,颈椎病发病率越来越高,俨然已经成为骨科的常见病,而且除了老年人会得颈椎病之外,越来越多的年轻人也被它纠缠在身,非常值得引起大家的关注。不过刘洋教授提醒,对于颈椎病的认识,老百姓存在很多误区认识,在治病前首先要对颈椎病有正确的认识。另外常做自我保护,也可有效避免颈椎病的发生。误区认识一二三刘教授指出,临床发现患者对颈椎病的认识主要存在以下三个误区认识:误区一:脖子痛就是颈椎病“医生,我颈椎病犯了,脖子痛死了。”门诊最常听见患者这样表述。但刘教授却说,事实上门诊就诊患者中80%的脖子痛不是颈椎病,而是由于长期处于低头状态,如伏案写字、打电脑、玩手机和IPAD,或长时间的姿势固定导致颈后部肌群、韧带、软组织的紧张,劳损,产生局部无菌性炎症,炎症又加重肌肉、筋膜、软组织的压力,刺激到局部软组织的神经,从而引发脖子痛,这其实是颈肩背筋膜炎。所以说老百姓对颈椎病的定义认识有误区。颈椎病严格的定义应该是:颈椎间盘组织的退变、突出,压迫周围的神经血管等组织,带来的一系列临床症状,才称之为颈椎病。而颈椎病的诊断还应满足以下两个条件:需要通过专业医生对患者进行体格检查,证实有相应的由于颈椎间盘突出而带来的相符的体征;其次是有相对应的影像学检查,如X片、CT,磁共振,这三者缺一不可,证明是颈椎间盘突出引起的症状。所以并不是说脖子痛了就一定是颈椎病,不要轻易冠上颈椎病的帽子。误区二:头痛、头晕就是颈椎病另外,在门诊常听见患者表述:“我头晕,天旋地转的,是不是颈椎病犯了?”而刘教授告诉我们,绝大多数头晕,尤其是天旋地转的晕,并不是颈椎问题引起的,最常见的是耳朵的疾病,特别是和中耳有关系,因为我们人体管平衡的器官是在中耳内,如中耳炎、美尼尔氏症、耳石症(耵聍栓塞),这些问题都会引起头晕。另外,神经内科疾病如脑供血不足也会引起头晕。当然有一部分颈椎病患者也会有头晕的表现。如果是颈椎病引起的头晕,那么此时颈椎间盘退变就比较严重了,骨质增生影响到了椎动脉的血管,或者还有一些难以解释的原因引起的头晕。但是这些病例只占到人群中很小的一部分。临床上多数头晕并不是颈椎引起的。所以在诊断时,一定要做检查,先排除掉脑供血不足以及耳朵的问题,才能诊断为颈椎病引起的头晕。误区三:颈椎开刀风险大,搞不好要瘫掉多数颈椎病可通过保守治疗,症状得以缓解。但是也有部分患者需要手术解除颈椎的问题。然而在临床上,一听说要手术,大多数患者都会感到恐惧,因为部位的特殊性,不少人认为颈椎病开刀风险大,一旦手术失败就会瘫痪。不过,刘教授谈到,颈椎病的手术目前已经较为成熟,在脊柱外科是相对常规的手术。多数手术切口仅有3~5公分,对正常组织的损伤很小,术后第二天即可下地,完全可以称为微创手术。刘教授告知,在长征医院,几乎没有颈椎病开刀致瘫的病例。即使如此,颈椎手术仍然是对专业技术水平以及麻醉护理要求相对较高的手术,只要是在正规的医院,由经验丰富的专业医师主刀手术,患者完全不必过于忧心。而事实上,我们需要担心的是不正规的治疗。在临床上遇见很多病例,盲目相信一些小广告,在不正规的地方,甚至是没有医疗资质的地方进行一些所谓的微创治疗,结果导致颈椎出现了大问题,的确有些会致瘫。因为颈椎是一个非常复杂的结构,它上连颅脑,下连躯干,周围的神经都是中枢神经,是人体非常重要的神经,一旦由于不恰当的治疗而受到损伤,后果极为严重。所以颈椎发生问题,一定要到正规的医疗机构,找颈椎病专业的医生进行诊治。颈椎病有发展过程预防很重要由于颈椎病是一种退行性病变,除了自然年龄的因素之外,它还与我们是否合理用颈有相当密切的关系。用得过了,它就退变得快一点,用得仔细,它就退变得慢一点。所以,刘教授指出“张弛有度”方能预防颈椎病。每一位颈椎病患者都不是生来就有的,它有一个发展过程。人体的颈椎是连接头与躯干重要的器官,头颈为了维持我们的姿势,绝大部分时间是依靠我们颈后部肌群拉着的,颈前面的肌肉很少,肌肉不强大。所以长时间低头或固定姿势,就会造成颈后部的肌肉紧张,就像一张弓似的,拉紧了绷着不松,时间一长弓会失去弹性,甚至会断。所以要张弛有度,拉一拉要放松一下,这个弓才用得久,才能日久如新。所以我们用颈也不能长时间保持一个姿势不变,尤其是低头时间不能过长,颈后肌群也需要常常松弛,这样才能使它们的强度经久不衰,力量强大。而长时间的低头姿势固定,首先带来的就是颈肩背的筋膜炎,从而引起颈痛,这其实就是颈椎病的早期表现,此时如果不加以干涉,任其继续发展,那么时间久了就会改变颈椎的正常生理状态的弧度。长时间低头,赋予我们的正常生理曲度会变小,再发展下去,就会变直,反屈,一旦形成这样不正常的弧度,就会进一步造成我们颈后部肌肉的力量减弱、僵硬,之后由于颈椎间盘的退变,一旦曲度发生了变化,就有可能会造成颈椎间盘的突出、塌陷,从而使得神经受到压迫,颈椎病就逐渐显现出来。所以刘教授在门诊中经常做的一件事就是教患者如何护颈。他告知,颈椎病要开刀的只是少数,多数情况下可以保守治疗。轻度颈椎病患者经过保守治疗甚至可以治愈。保守治疗的第一步就是教患者如何正确用颈。首先,换一把合适的椅子现在很多椅子都有一个头枕,但是刘教授说,这种椅子并不符合颈椎的生理曲度,当头靠在头枕上的时候,反而会把头向前顶,加重颈后肌群的拉伸。因此,选椅子应该选椅背高度不会超过坐下时头颈的高度,这样坐靠椅背放松的时候,可以把头抬起来向后做个轻度仰伸,让头正好抵在椅背的顶部,是颈后肌群充分放松和休息。其次,经常活动颈部长时间低头是禁忌,建议大家在低头工作,或者玩手机、IPAD30~40分钟后就要做一下颈部轻仰伸的运动,休息1分钟。姿势的改变可以缓解颈后背肌群的压力。第三,长途旅行戴个充气式的颈枕长途旅行时间长,而长途交通工具,如长途汽车、飞机、火车上的座椅设计不是那么合理,所以旅行时戴个充气式的颈枕,可以帮助护颈。而且可以预防急刹车导致的颈椎损伤。除了上述方法之外,保守治疗还有很多方法,如药物,疼痛的时候可以用些止痛的药物,控制疼痛;还可以热敷,增加颈部的血液循环,缓解压力,让炎性介质早期快速消散;也可以采用一些物理治疗,做颈部的牵引,减少神经压迫。另外,在疼痛缓解的情况下,还可以做一些适当的运动,如蛙泳,可以减轻重力的影响,又可以让头部有仰伸,水的冲击同时还起到理疗按摩的作用,是一种非常好的治疗方法,也是一种有效的预防保健方法。而对于经过专业医师明确诊断,确诊为颈椎病,且保守治疗后症状仍然没有缓解,严重影响到患者身心健康,致使患者生活无法正常进行的,可以接受手术治疗,以解颈椎病之苦。最后,刘教授再次提醒,如果发生颈部疼痛,一定要找正规医院的专业医师进行诊治。低头工作族不要过于“埋头苦干”,年轻人也不要过于热衷把玩电子产品,多做颈部仰伸,适时放松颈肩背,预防颈椎病来袭。全文转载2015年4月3日《健康财富》周刊
李杰 主任医师 徐州市中心医院 脊柱外科1114人已读 - 医学科普 脊柱内镜并不是适合所有的脊柱病患者,微创是一个理念,看看华西宋教授的文章,客观点评。
宋跃明:脊柱内镜技术在腰椎退行性疾病的应用再思考 原创: 宋跃明 骨科在线orthonline 3天前 摘要 在微创脊柱外科技术蓬勃发展的今天,正确认识脊柱内镜技术,掌握适应症和熟练的操作技巧是取得良好疗效的关键。如何正确的看待脊柱内镜技术是我们要冷静思考的问题,本文将就各种脊柱内镜技术在脊柱疾病治疗中应用的历史、现状与进展进行简单的评述,供大家参考。 关键词:脊柱内镜,腰椎退行性疾病,腰椎间盘突出,椎管狭窄 手术微创化、功能化和智能化是现代脊柱外科技术的标志。微创脊柱手术旨在内镜技术的辅助下,对脊柱结构以最小的创伤实现对病变部位的精确定位和精细操作。张西峰和Anthony T Yeung等在2017年发表的中国脊柱内镜发展历程回顾文章中指出[1, 2],在2010年国内仅有不到30名医生每年可以完成100例以上的经皮脊柱内镜技术,而到了2016年,能达到此标准的医生已经有200-300名。每年完成的脊柱内镜手术约有50000-60000例,占脊柱外科手术的10%左右,且这一数字和比例还在迅速增长。 一项新技术的发展一般会经过技术摸索并逐渐成熟、井喷并指针扩大、长期随访、发现问题并解决问题等阶段后逐渐成为稳定成熟的技术。脊柱内镜手术也是如此,如何正确的看待脊柱内镜技术是我们要冷静思考的问题。本文就脊柱内镜技术在腰椎退行性疾病治疗中应用的历史、现状和进展进行简单述评,以供大家参考。 显微内镜技术 显微内镜下椎间盘切除术(microendoscopic discectomy, MED)最早由Foley等报道[3]。该技术可结合先进的摄影系统来放大手术视野,清晰显示手术区域各组织的解剖结构,显著降低手术对组织结构的损伤,使后路开放式椎间盘手术达到微创化。与传统开放手术相比,该技术可以更准确的辨认和保护手术视野中的神经组织,减少神经的牵拉和医源性损伤,同时具有手术创伤小、出血少以及术后恢复快等优点。相对于经皮脊柱内镜技术,MED对脊柱后方韧带复合体及椎管侵扰较大,并且没有水介质作用,容易造成神经根黏连形成瘢痕,但对中央管狭窄合并侧隐窝狭窄的患者,减压效果更好。以前MED常被认为是治疗椎间盘复发的禁忌,需要更清晰的视野鉴别之前手术的骨边缘和硬膜外瘢痕组织,从而避免术中并发症的发生。Smith等通过对16例椎间盘突出复发患者行显微内镜下椎间盘摘除术,按照Macnab标准优良率为81.25%,术后1年随访临床各评分均有显著改善[4]。Nomura等报道了MED辅助下经骨道椎间盘切除治疗复发性椎间盘突出,更减少了硬脊膜撕裂的风险,避开硬膜外瘢痕组织,使术中操作变得相对容易[5]。 经皮脊柱内镜技术 经皮脊柱内镜技术(percutaneous spinal endoscopic surgery)是从脊柱后方或侧方入路,通过X线透视或导航实现靶向穿刺定位,在脊柱内镜系统的辅助下实现定点治疗的微创脊柱手术。该技术起源于20世纪40-50年代的经皮穿刺椎体活检,发展到关节镜下经皮穿刺髓核摘除。Yeung发明从Kambin安全三角区进入椎间盘内减压(yeung endoscopic spine system,YESS技术)[6, 7]。Ruetten,Hoogland等在YESS脊柱内镜系统上改进,并提出完全内镜技术(full-endoscopic technique)及TESSYS技术(transforaminal endoscopic surgical system)等概念[8]。这些脊柱内镜系统的共同特点都是使用带工作通道的硬杆状内镜在持续生理盐水灌洗下进行的微创脊柱手术,只是手术技术上不断改进以适应更复杂的病例。 YESS技术基于“由内向外”的方法,对椎间孔型及极外侧椎间盘突出效果较好,对椎管内包含型突出也可以有效处理,但对部分椎管内脱出、游离的髓核无法处理。 Ruetten等采用侧方入路技术可以将内镜经椎间孔植入椎管内,摘除脱出及游离的髓核,进一步扩大适应证。Hoogland等在此基础上发明的逐级环锯系统,对腰椎间孔逐级扩大,采用“由外向内”的方法切除椎间盘组织,即前文所提到的TESSYS技术。该技术能探查椎管及侧隐窝神经根,可有效避免和降低穿刺与置管中对出行神经根和背根神经节的损伤,弥补了YESS技术的不足。但该技术也存在操作难度高、学习曲线较陡峭、容易损伤椎管内血管、走行神经根和硬膜囊的缺点。 此外,经椎板间入路完全内镜下腰椎间盘摘除术,可通过椎板间隙进入椎管减压,对椎管内结构显露比较清楚,适用于处理中央管及侧隐窝狭窄。对于高髂嵴遮挡的腰5骶1椎间盘脱出具有良好的效果。该技术最早由Choi等报道,初期容易出现硬膜撕裂、神经根损伤、脱出物残留等并发症[9]。经Ruetten等改进,采用经皮内镜监视下逐层进入、切开黄韧带、经走行神经根外侧(肩外)进入椎管内摘除脱出椎间盘,明显提高了手术的安全性,但术后复发仍高达5.7%[10]。 理论上,经皮脊柱内镜可以治疗任何类型的腰椎间盘突出症。YESS技术、TESSYS技术、Osman等开创的经髂入路腰椎间盘髓核摘除术以及椎板间入路,具有各自的特点和应用指征,只有掌握多种微创技术,才能充分发挥各自技术手段的优势,针对不同情况采取最便捷有效的手段[11]。 笔者认为,在术前对手术方式进行详细规划,不仅需要考虑病变椎间盘的位置、大小以及所在节段,还应将解剖条件如髂棘高度、椎间宽度等因素考虑在内。Seungcheol等将脱出髓核位于椎管内的位置分为4个区域,认为脱出位于2、3区可给予经皮内镜腰椎间盘切除术,对于脱出位于1、4区给予开放手术[12]。 Kim等认为内镜治疗失败有着明确的年龄相关性,指出>57岁的患者在术后3-4年内有着更高的再手术率[13]。对年轻患者而言,内镜治疗与开放手术的再手术率则无明显差别。 笔者认为以下情况的椎间盘突出,对于初学者应谨慎对待:1、椎间盘脱出向远处游离,找不到突出的髓核或取出不完全;2、严重椎管和椎间孔骨性狭窄,置入通道困难或损伤神经;3、钙化型椎间盘突出;4、椎间盘翻修手术,容易因粘连而使硬膜囊撕裂。 对于腰椎管狭窄症,最初认为经皮脊柱内镜技术是相对禁忌症。随着TESSYS技术的发展,通过椎间孔铰刀扩大椎间孔,直接经扩大成形的椎间孔进入椎管内,可在内镜系统直视下摘除脱出、游离的椎间盘组织,实现了脊柱内镜技术成功治疗腰椎管狭窄症。同时,根据腰椎管狭窄症的病理区域(中央管狭窄、侧隐窝狭窄和椎间孔狭窄),可选择不同的脊柱内镜技术。 Komp等采用经皮椎板间隙入路、单通道双侧减压技术治疗腰椎中央管狭窄获得了93%的优良率,与传统手术结果相近,但并发症发生率明显降低[14]。Ruetten等比较经椎板间隙完全内镜下及显微镜下腰椎侧隐窝减压技术,两者疗效相近,但完全内镜手术并发症明显低于显微镜下腰椎管减压技术[15, 16]。 尽管经皮脊柱内镜技术治疗腰椎管狭窄症取得了成功,但并不是所有的腰椎管狭窄症都能用内镜技术解决。能否将经皮脊柱内镜技术应用于腰椎管狭窄症需要结合手术难度、手术风险、手术时间、手术次数及术者手术技巧等因素进行综合评估。 对于骨化类继发中央管狭窄的患者,手术风险高,且不容易将骨化部分全部切除干净,因此选择经皮脊柱内镜治疗需要慎重。对于多节段骨化或者伴有椎间不稳的患者,常常需要多次手术,应列为禁忌症。 最后需要明确术者是否熟练掌握椎间孔扩大成形技术,是否熟练使用镜下磨钻以及是否熟练使用工作套管。若是未充分掌握这些手术技巧而采用PED进行治疗,常会存在术中操作困难、术后症状缓解不佳、术后并发症较多,复发几率增大可能。 尽管脊柱内镜在治疗腰椎退行性疾病方面取得了较大的进展,但仍存在一些问题。如手术指征的扩大,将非特异性的下肢放射痛,影像学上无明显压迫的患者通过脊柱内镜探查。将脊柱失稳,重度椎管狭窄的患者进行脊柱内镜手术,导致术后症状加重。 同时,我们应看到,脊柱退变性疾病的发生发展是一个长期的病理生理过程,无论是开放手术还是内镜手术,都是不得已而为之的手段。内镜技术是脊柱手术干预措施的重要组成部分,但并不能彻底取代开放手术。 综上所述,脊柱内镜手术是“微创”手术,但不是“无创”手术,更不是“无风险”手术,如果能正确认识其特殊的学习曲线,并进行合理的适应征选择,他会具有非常广阔的发展前景。 作者简介 宋跃明 博士,教授,博士导师,曾任四川大学华西医院骨科主任。 1982年毕业于四川医学院,1991年获华西医科大学医学博士学位。从事脊柱外科30余年。现任海峡两岸医药卫生交流协会骨科专家委员会副主任委员;中华医学会骨科学分会常务委员(兼微创外科学组副组长);中国康复医学会脊柱脊髓专委会副主任委员(腰椎外科学组副组长、畸形学组副组长、结核病学组委员、颈椎外科学组委员);中国骨科医师协会常务委员(兼脊柱外科专家委员会副主任委员、腰椎外科工作委员会副主委);中国医疗保健国际交流促进会骨科分会委员;AO中国理事会理事;四川省骨科学分会主任委员;四川省医师协会骨科医师分会副主任委员;四川省骨科质量控制中心副主任;成都市骨科专委会主任委员;成都市骨科质量控制中心顾问。中国修复重建外科杂志常务副主编,还担任中华骨科杂志、中国脊柱脊髓杂志等20个杂志常务编委或编委。 获得教育部科技进步一等奖1项、中华医学会三等奖1项,获四川省科技进步三等奖4项、获国家专利3项、获国家及部省级课题9项,负责总科研经费约1000万、主编专著4本、参编14本。发表论文160余篇,SCI20余篇。 参考文献 [1] Zhang X DJ, Yeung AT. Development of Percutaneous Endoscopic Lumbar Discectomy (PELD) Technology in China. J Spine. 2017;6:374-6.[2] 张西峰,张琳. 脊柱内镜技术的历史、现状与发展. 中国疼痛医学杂志. 2015;21:81-5.[3] Foley KT, Smith MM. Image-guided spine surgery. Neurosurgery clinics of North America. 1996;7:171-86.[4] Smith JS, Ogden AT, Shafizadeh S, Fessler RG. Clinical outcomes after microendoscopic discectomy for recurrent lumbar disc herniation. Journal of spinal disorders & techniques. 2010;23:30-4.[5] Nomura K, Yoshida M, Kawai M, Okada M, Nakao S. A novel microendoscopically assisted approach for the treatment of recurrent lumbar disc herniation: transosseous discectomy surgery. Journal of neurological surgery Part A, Central European neurosurgery. 2014;75:183-8.[6] Tsou PM, Yeung AT. Transforaminal endoscopic decompression for radiculopathy secondary to intracanal noncontained lumbar disc herniations: outcome and technique. The spine journal : official journal of the North American Spine Society. 2002;2:41-8.[7] Yeung AT, Tsou PM. Posterolateral endoscopic excision for lumbar disc herniation: Surgical technique, outcome, and complications in 307 consecutive cases. Spine. 2002;27:722-31.[8] Hoogland T, van den Brekel-Dijkstra K, Schubert M, Miklitz B. Endoscopic transforaminal discectomy for recurrent lumbar disc herniation: a prospective, cohort evaluation of 262 consecutive cases. Spine. 2008;33:973-8.[9] Choi G, Lee SH, Raiturker PP, Lee S, Chae YS. Percutaneous endoscopic interlaminar discectomy for intracanalicular disc herniations at L5-S1 using a rigid working channel endoscope. Neurosurgery. 2006;58:ONS59-68; discussion ONS59-68.[10] Ruetten S, Komp M, Godolias G. A New full-endoscopic technique for the interlaminar operation of lumbar disc herniations using 6-mm endoscopes: prospective 2-year results of 331 patients. Minimally invasive neurosurgery : MIN. 2006;49:80-7.[11] Osman SG, Sherlekar S, Malik A, Winters C, Grewal PK, Narayanan M, et al. Endoscopic trans-iliac approach to L5-S1 disc and foramen - a report on clinical experience. International journal of spine surgery. 2014;8.[12] Seungcheol L S-KK, Sang-Ho L, et al. Percutaneous endoscopic lumbar discectomy for migrated disc herination: classification of disc migration and surgical approaches. European spine journal : official publication of the European Spine Society, the European Spinal Deformity Society, and the European Section of the Cervical Spine Research Society. 2007;16:431-7.[13] Kim CH, Chung CK, Choi Y, Shin S, Kim MJ, Lee J, et al. The Selection of Open or Percutaneous Endoscopic Lumbar Discectomy According to an Age Cut-off Point: Nationwide Cohort Study. Spine. 2015;40:E1063-70.[14] Komp M, Hahn P, Merk H, Godolias G, Ruetten S. Bilateral operation of lumbar degenerative central spinal stenosis in full-endoscopic interlaminar technique with unilateral approach: prospective 2-year results of 74 patients. Journal of spinal disorders & techniques. 2011;24:281-7.[15] Ruetten S, Komp M, Hahn P, Oezdemir S. [Decompression of lumbar lateral spinal stenosis: full-endoscopic, interlaminar technique]. Operative Orthopadie und Traumatologie. 2013;25:31-46.[16] Ruetten S, Komp M, Merk H, Godolias G. Surgical treatment for lumbar lateral recess stenosis with the full-endoscopic interlaminar approach versus conventional microsurgical technique: a prospective, randomized, controlled study. Journal of neurosurgery Spine. 20
李杰 主任医师 徐州市中心医院 脊柱外科1759人已读 - 媒体报道 李杰博士应邀在全国骨科年会关于脊柱相关微创发言
2018年11月21-24日,中华医学会第二十届骨科学术会议暨第十三届COA国际学术大会在厦门隆重召开。COA国际学术大会(Chinese Orthopedic Association,COA)是由中华医学会骨科学分会主办的国内骨科界最大、最重要的国际学术年会。本次大会国内外参会代表人数达到25429人,来自中国港澳台地区参会代表100余人,参加会议的海内外嘉宾总数约400余人,分别来自50个国家,一起共享骨科领域的饕餮盛宴。
李杰 主任医师 徐州市中心医院 脊柱外科1031人已读 - 诊后必读 脊柱微创手术后如何佩戴腰围
椎间孔镜手术创伤小,术后可以早期下床活动,但局部创伤仍然是无法避免的皮肤、肌肉、筋膜、椎间盘以及骨组织上的创伤需要一定的时间才能愈合,康复。在这个过程中过度的活动(注意这里说的是过度活动啊!过度活动!过度活动!重要的事情说三遍,普通的活动还是可以有的。)将会导致愈合组织撕裂再损伤,局部出血形成血肿,椎间盘残留组织再次突出(就是传说中的短期复发),因此4周之内适当的限制腰背部过度活动是有必要的。合适的腰围就可以起到限制腰椎过分活动,为脊柱提供更高稳定性,为组织修复提供优良条件的作用(合适的腰围!合适的腰围!合适的腰围!)。因此椎间孔镜术后患者佩戴的腰围,需要能够提供足够的支撑,并兼顾舒适。我推荐使用较宽的腰围。上图属于普通较窄腰围,也是我们在医疗器械商店或者药店最常见到的一种。在病房经常能看到有突击队员(经我做孔镜术后的朋友)拿出这样的腰围戴上,这个时候我就会要求他们更换腰围。这样的腰围平时做护腰没问题,但用于术后,则保护支撑力度不够。下图就是加宽的腰围,对于术后限制腰部过度活动,支撑保护腰部有较好效果。推荐突友们术后使用类似腰围。特别提醒:如没有特殊情况,腰围佩戴一般不要超过8周。过长时间佩戴腰围会造成腰背肌肉萎缩,因此不宜过长时间佩戴。佩戴过程中需积极进行腰背肌锻炼,预防腰背肌萎缩发生。
李杰 主任医师 徐州市中心医院 脊柱外科2460人已读





